Sources
Cours IFSI
Guide pratique infirmier, Perlemuter, 2020, Elsevier Masson
L’indispensable en stage de gynécologie obstétrique, Samuel Salama, 2019, Elsevier Masson
Le cancer du sein : points clés sur e-cancer.fr
Pathologies et thérapeutiques en soins infirmiers, Kim Quintero Y Perez, 2018, Elsevier Masson
Symptômes du cancer du sein sur e-cancer.fr
Mis à jour le 13/10/2023
I. Généralités
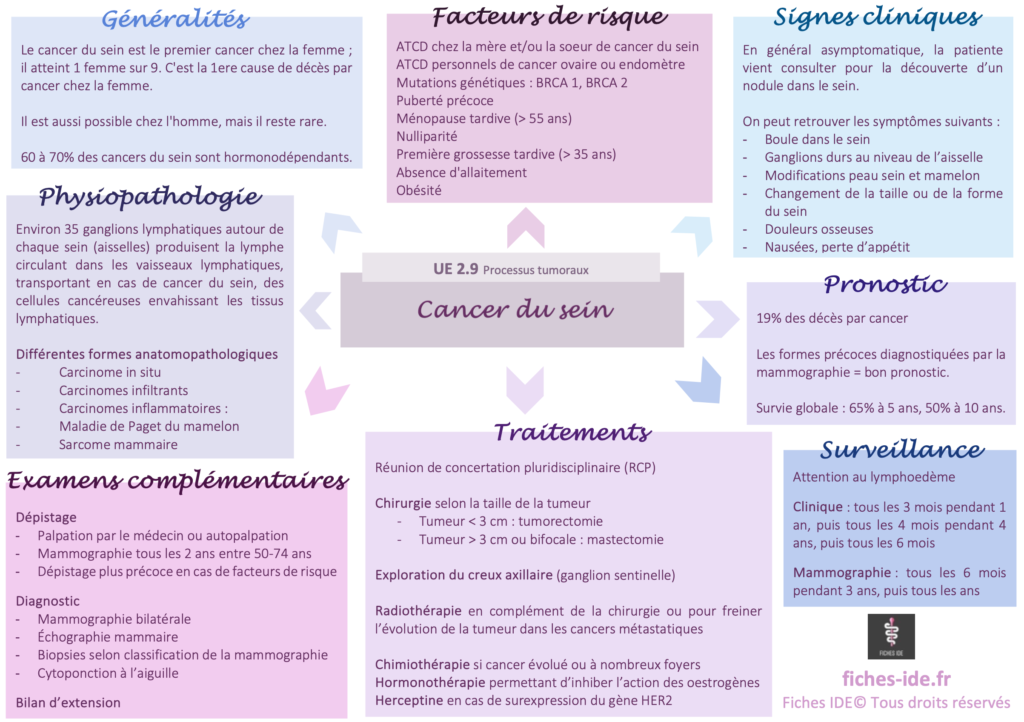
Le cancer du sein est le premier cancer chez la femme ; il atteint une femme sur neuf. C’est la première cause de décès par cancer chez la femme.
Il est aussi possible chez l’homme, mais il reste rare (1% du nombre total de cancer du sein).
60 à 70% des cancers du sein sont hormonodépendants.
II. Physiopathologie
Un cancer du sein résulte d’un dérèglement de certaines cellules qui se multiplient et forment le plus souvent une masse appelée tumeur.
Les cellules cancéreuses peuvent rester dans le sein ou se propager dans d’autres organes (métastases).
Environ 35 ganglions lymphatiques autour de chaque sein (aisselles) produisent la lymphe circulant dans les vaisseaux lymphatiques, transportant en cas de cancer du sein, des cellules cancéreuses envahissant les tissus lymphatiques.
Il existe différentes formes anatomopathologiques :
- Carcinome in situ : n’a pas franchi la membrane basale, pas de métastases possibles
- Carcinomes infiltrants : envahit le tissu mammaire avoisinant, peut se métastaser
- Carcinomes inflammatoires : adénocarcinomes de mauvais pronostic associés à des phénomènes inflammatoires
- Maladie de Paget du mamelon : aspect eczématiforme du mamelon, cellules cancéreuses dans et autour du mamelon
- Sarcome mammaire : rare, naissance au niveau du tissu conjonctif mammaire
III. Facteurs de risque
Antécédents chez la mère et/ou la soeur de cancer du sein
Antécédents personnels de cancer de l’ovaire ou de l’endomètre
Mutations génétiques : BRCA 1, BRCA 2
Puberté précoce
Ménopause tardive (> 55 ans)
Nulliparité
Première grossesse tardive (> 35 ans)
Absence d’allaitement
Obésité
IV. Symptômes
En général asymptomatique, la patiente vient consulter pour la découverte d’un nodule dans le sein.
On peut retrouver les symptômes suivants :
- Boule dans le sein
- Ganglions durs au niveau de l’aisselle
- Modifications de la peau du sein et du mamelon (rétraction, rougeur, oedème, suintement)
- Changement de la taille ou de la forme du sein
- Douleurs osseuses
- Nausées, perte d’appétit
V. Examens complémentaires
Dépistage
- Palpation par le médecin ou autopalpation
- Mammographie tous les 2 ans entre 50 et 74 ans
- Dépistage plus précoce en cas de facteurs de risque
Diagnostic
- Mammographie bilatérale
- Échographie mammaire
- Biopsies selon la classification de la mammographie
- Cytoponction à l’aiguille
Bilan d’extension
- Scintigraphie osseuse voire PET-scan
- IRM mammaire
- Radiographie pulmonaire
- Bilan hépatique
- Échographie hépatique
- Dosage des marqueurs tumoraux CA 15-3 et ACE
- +/- Scanner thoracoabdominal, scanner cérébral
VI. Classification mammographie ACR
ACR 1 : mammographie normale, aucune anomalie
ACR 2 : anomalies bénignes ne nécessitant ni surveillance ni examen complémentaire
ACR 3 : anomalies probablement bénignes mais nécessitant un contrôle (surveillance à court terme conseillée)
ACR 4 : anomalies indéterminées ou suspectes nécessitant une vérification histologique (biopsie)
ACR 5 : anomalies évocatrices d’un cancer
ACR 6 : cancer prouvé par l’examen histologique
VII. Évolution et pronostic
Le cancer du sein est responsable de 19% des décès par cancer.
Les formes précoces diagnostiquées par la mammographie sont de bon pronostic.
Survie globale : 65% à 5 ans, 50% à 10 ans
VIII. Traitements
La discussion de la stratégie se fait en réunion de concertation pluridisciplinaire (RCP).
Chirurgie selon la taille de la tumeur
- Tumeur < 3 cm : tumorectomie (possible repérage préopératoire en radiologie)
- Tumeur > 3 cm ou bifocale : mastectomie
Exploration du creux axillaire : ganglion sentinelle : prélèvement du premier ganglion de la chaîne après repérage avec bleu patenté et isotope radioactif pour les patientes avec tumeur < 2 cm, non médiane et sans antécédent de chirurgie du sein. Si l’examen extemporané est positif (présence de métastases), il faut réaliser un curage axillaire complet.
Radiothérapie en complément de la chirurgie ou pour freiner l’évolution de la tumeur dans les cancers métastatiques
Chimiothérapie si cancer évolué ou à nombreux foyers
- Néo-adjuvante : avant chirurgie
- Adjuvante : après chirurgie
Hormonothérapie permettant d’inhiber l’action des oestrogènes : Tamoxifène pour patiente non ménopausée (antioestrogènes)
Herceptine (anticorps anti-hER2) en cas de surexpression du gène HER2
IX. Surveillance
Faire attention au lymphoedème : en cas de mastectomie, mobilité du bras gênée, peau fine, oedème, bras douloureux. Éviter les prises de sang, prise de PA et traumatisme sur le bras mastectomisé.
Clinique : tous les 3 mois pendant un an, puis tous les 4 mois pendant 4 ans, puis tous les 6 mois
Mammographie : tous les six mois pendant 3 ans puis tous les ans
Pour résumer (carte mentale)