Cirrhose
Sources
Cirrhose sur msdmanuals.com
Cirrhose sur snfge.org
Cirrhose, une maladie du foie d’origine inflammatoire sur inserm.fr
Cours IFSI
Guide pratique infirmier, Perlemuter, 2020, Elsevier Masson
Les cahiers infirmiers, hépato-gastro entérologie, G. Perlemuter, M. Danielou, 2019, Elsevier Masson
Mon stage infirmier en hépato-gastro entérologie, Axel Balian, 2022, Elsevier Masson
Mis à jour le 20/02/2024
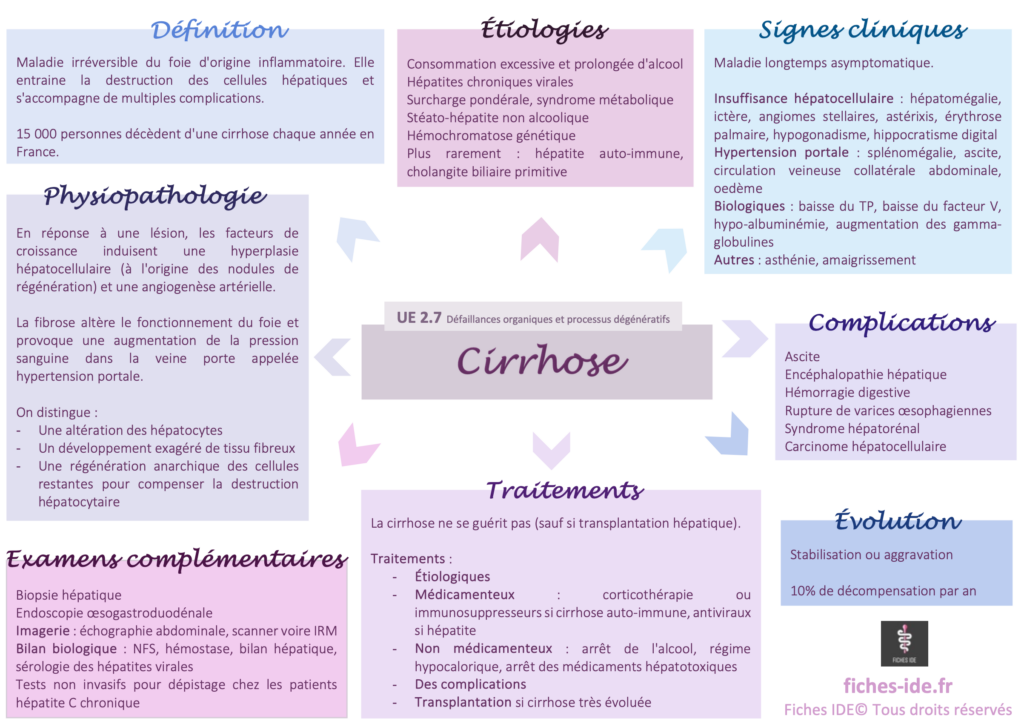
I. Définition
La cirrhose est une maladie irréversible du foie d’origine inflammatoire. Elle entraine la destruction des cellules hépatiques et s’accompagne de multiples complications.
15 000 personnes décèdent d’une cirrhose chaque année en France.
II. Physiopathologie
En réponse à une lésion, les facteurs de croissance induisent une hyperplasie hépatocellulaire (à l’origine des nodules de régénération) et une angiogenèse artérielle.
La fibrose altère le fonctionnement du foie et provoque une augmentation de la pression sanguine dans la veine porte appelée hypertension portale.
On distingue :
- Une altération des hépatocytes
- Un développement exagéré de tissu fibreux
- Une régénération anarchique des cellules restantes pour compenser la destruction hépatocytaire
III. Étiologies
Consommation excessive et prolongée d’alcool
Hépatites chroniques virales
Surcharge pondérale, syndrome métabolique
Stéato-hépatite non alcoolique
Hémochromatose génétique
Plus rarement : hépatite auto-immune, cholangite biliaire primitive
IV. Signes cliniques
Maladie longtemps asymptomatique.
Signes
- D’insuffisance hépatocellulaire : hépatomégalie, ictère, angiomes stellaires, astérixis, érythrose palmaire, hypogonadisme, hippocratisme digital
- D’hypertension portale : splénomégalie, ascite, circulation veineuse collatérale abdominale, oedème
- Biologiques : baisse du TP, baisse du facteur V, hypo-albuminémie, augmentation des gamma-globulines
- Autres : asthénie, amaigrissement
V. Examens complémentaires
Biopsie hépatique
Endoscopie oesogastroduodénale
Imagerie : échographie abdominale, scanner voire IRM
Bilan biologique : NFS, hémostase, bilan hépatique, sérologie des hépatites virales
Tests non invasifs pour dépistage chez les patients hépatite C chronique
VI. Score de Child-Pugh
Le pronostic de la cirrhose est apprécié grâce au score de Child-Pugh.
En additionnant les points de chaque item :
- 5 ou 6 = classe A
- 7 à 9 = classe B
- 10 à 15 = classe C
| 1 point | 2 points | 3 points | |
| Encéphalopathie | Absente | Confusion | Coma |
| Ascite | Absente | Modérée | Importante |
| Bilirubine | < 35 μmol/L | 35-50 μmol/L | > 50 μmol/L |
| Albumine | > 35 g/L | 28-35 g/L | < 28 g/L |
| TP | > 50% | 40-50 % | < 40 % |
VII. Complications et évolution
Complications
- Ascite
- Encéphalopathie hépatique
- Hémorragie digestive, rupture de varices oesophagiennes
- Syndrome hépatorénal
- Carcinome hépatocellulaire
Évolution : stabilisation ou aggravation (10% de décompensation par an)
VIII. Traitements
La cirrhose ne se guérit pas (sauf si transplantation hépatique).
Traitements :
- Étiologiques
- Médicamenteux : corticothérapie ou immunosuppresseurs si cirrhose auto-immune, antiviraux si hépatite
- Non médicamenteux : arrêt de l’alcool, régime hypocalorique, arrêt des médicaments hépatotoxiques
- Des complications
- Transplantation si cirrhose très évoluée
Pour résumer (carte mentale)