Gale
Sources
A review of scabies, Chandler DJ, 2019
Cours IFSI Gale sur msdmanuals.com
Gale sur vidal.fr
Guide pratique infirmier, Perlemuter, 2020, Elsevier Masson
La gale sur dermato-info.fr
Mémento 100% visuel des pathologies, Anne Barrau, Blandine Dijoux, Hélène Diot, 2021, Vuibert
Scabies : epidemiology, diagnosis, and treatment, Sunderkötter C, 2021
Mis à jour le 27/01/2024
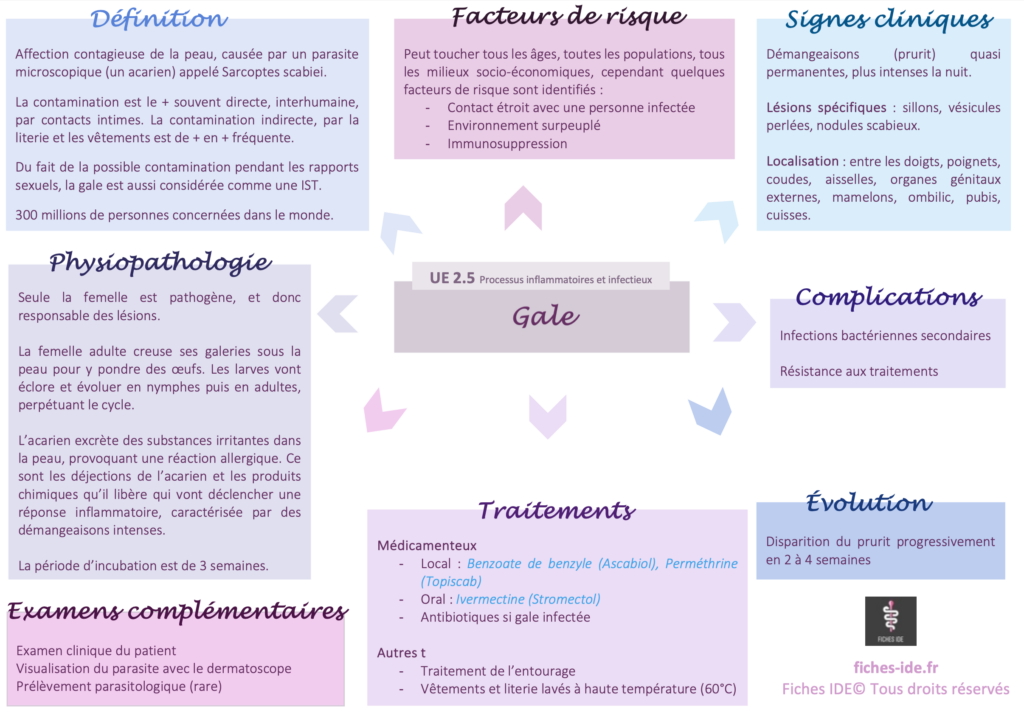
I. Définition
La gale humaine est une affection contagieuse de la peau, causée par un parasite microscopique (un acarien) appelé Sarcoptes scabiei.
La contamination est le plus souvent directe, interhumaine, par contacts intimes. La contamination indirecte, par la literie et les vêtements est de plus en plus fréquente.
Du fait de la possible contamination pendant les rapports sexuels, la gale est aussi considérée comme une infection sexuellement transmissible (IST).
Environ 300 millions de personnes sont concernées dans le monde.
On distingue plusieurs formes de gale :
- La gale commune classique
- La gale du nourrisson
- La gale croûteuse hyperkératosique
- Les formes compliquées : gale eczématisée, gale surinfectée
II. Physiopathologie
Le sarcopte, est un parasite humain obligatoire, invisible à l’œil nu, qui ne survit que quelques jours en dehors de l’humain. Seule la femelle est pathogène, et donc responsable des lésions.
L’acarien va creuser des galeries dans la couche superficielle de la peau, préférant les zones où la peau est plus fine.
La femelle adulte creuse ses galeries sous la peau pour y pondre des œufs. Les larves vont éclore et évoluer en nymphes puis en adultes, perpétuant le cycle.
L’acarien excrète des substances irritantes dans la peau, provoquant une réaction allergique. Ce sont les déjections de l’acarien et les produits chimiques qu’il libère qui vont déclencher une réponse inflammatoire, caractérisée par des démangeaisons intenses.
La période d’incubation est de 3 semaines.
III. Facteurs de risque
La gale peut toucher tous les âges, toutes les populations, tous les milieux socio-économiques, cependant quelques facteurs de risque sont identifiés :
- Contact étroit avec une personne infectée
- Environnement surpeuplé
- Immunosuppression
IV. Signes cliniques
Démangeaisons (prurit) quasi permanentes, plus intenses la nuit.
Lésions spécifiques : sillons, vésicules perlées, nodules scabieux.
Localisation : entre les doigts, poignets, coudes, aisselles, organes génitaux externes, mamelons, ombilic, pubis, cuisses.
V. Examens complémentaires
Examen clinique du patient
Visualisation du parasite avec le dermatoscope
Prélèvement parasitologique (rare)
VI. Complications et évolution
Complications
- Infections bactériennes secondaires
- Résistance aux traitements
Évolution : le prurit disparaît progressivement en 2 à 4 semaines.
VII. Traitements
Traitements médicamenteux : il existe un traitement local ou un traitement oral (pas de traitement supérieur à un autre, les 2 sont efficaces)
- Traitement local : Benzoate de benzyle (Ascabiol), Perméthrine (Topiscab)
- Traitement oral : Ivermectine (Stromectol)
- Antibiotiques si gale infectée
Autres traitements
- Traitement de l’entourage
- Vêtements et literie lavés à haute température (60°C)
Pour résumer (carte mentale)